Syndrome de Cushing chez le chien : diagnostic, traitement et suivi

POINTS CLÉS
Introduction
L’hypercorticisme (HC) est une affection endocrinienne complexe caractérisée par une exposition prolongée à des niveaux élevés de cortisol. Le syndrome de Cushing correspond à la combinaison de signes cliniques en résultant. Cette condition touche principalement les chiens d’âge moyen à avancé. Elle résulte généralement de tumeurs hypophysaires sécrétant de manière excessive l’ACTH ou de tumeurs surrénaliennes produisant des quantités excessives de cortisol de façon autonome. Le diagnostic du syndrome de Cushing repose sur une combinaison d’éléments épidémiologiques, cliniques, biologiques, et sur des tests endocriniens spécifiques.
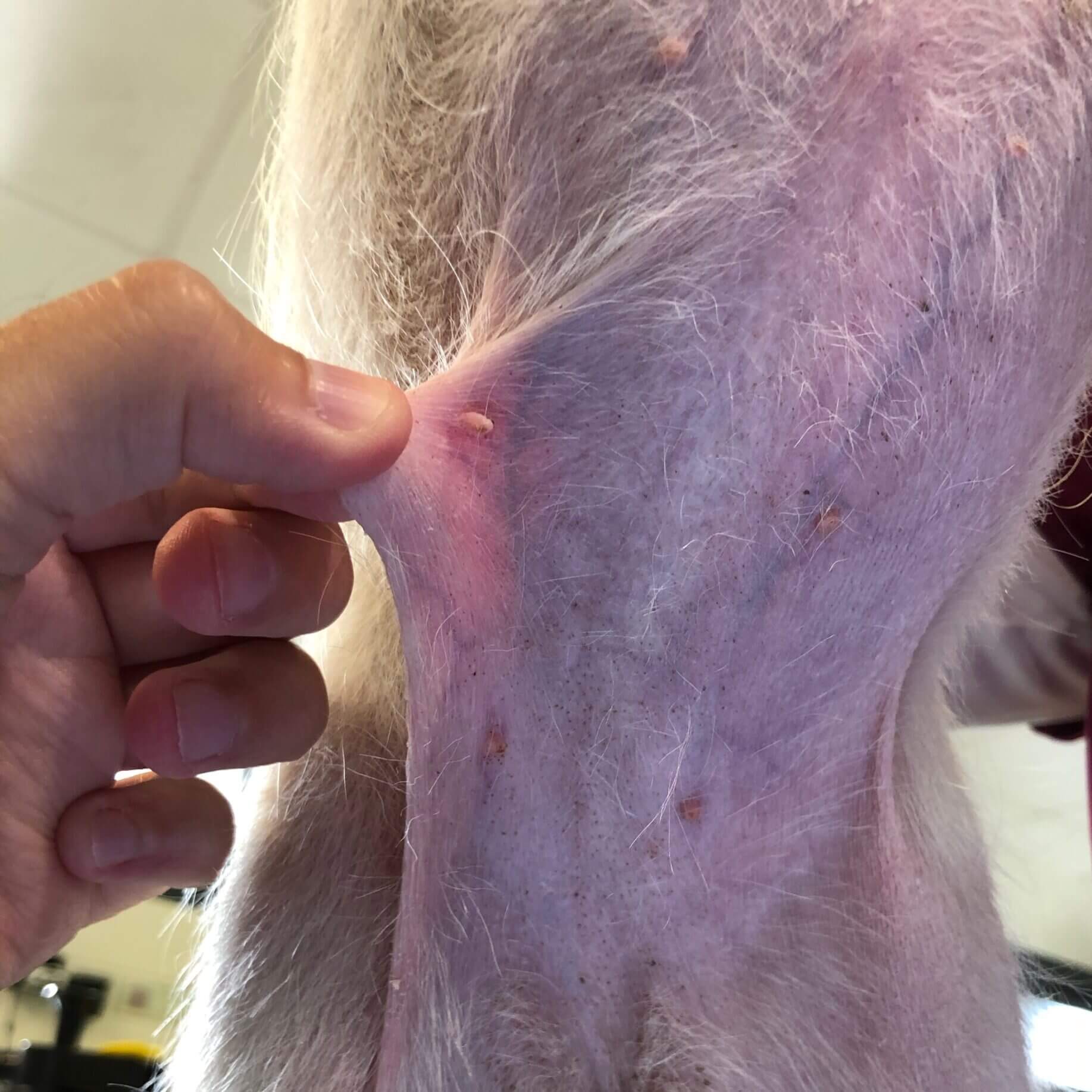
Alopécie, distension abdominale, hyperpigmentation et veines apparentes chez un chien atteint d’hypercorticisme (© Michaël Bennaïm)
Éléments épidémiologiques, cliniques et biologiques
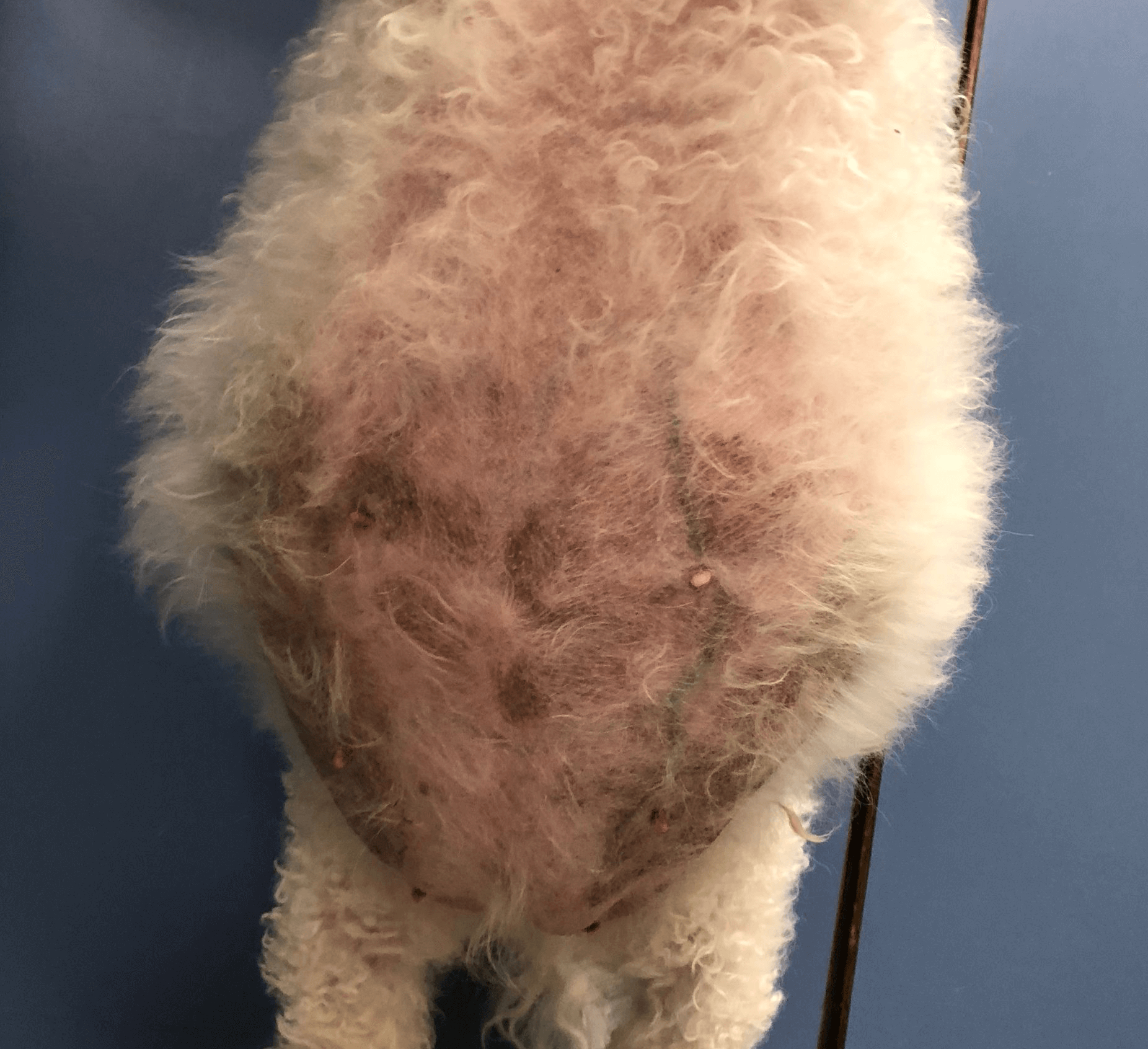
Les signes cliniques de l’HC apparaissent souvent progressivement et incluent notamment une polyuro-polydipsie, une polyphagie et une distension abdominale. Des manifestations dermatologiques, telles qu’une peau fine, une alopécie et une calcinose cutanée, peuvent également être observées. Les anomalies biologiques observées lors de l’HC incluent, entre autres, un leucogramme de stress ou une augmentation de l’activité des enzymes hépatiques, comme la phosphatase alcaline (PAL). D’autres anomalies biologiques incluent une hyperlipidémie, une hyperglycémie, une hypokaliémie et une densité urinaire faible.
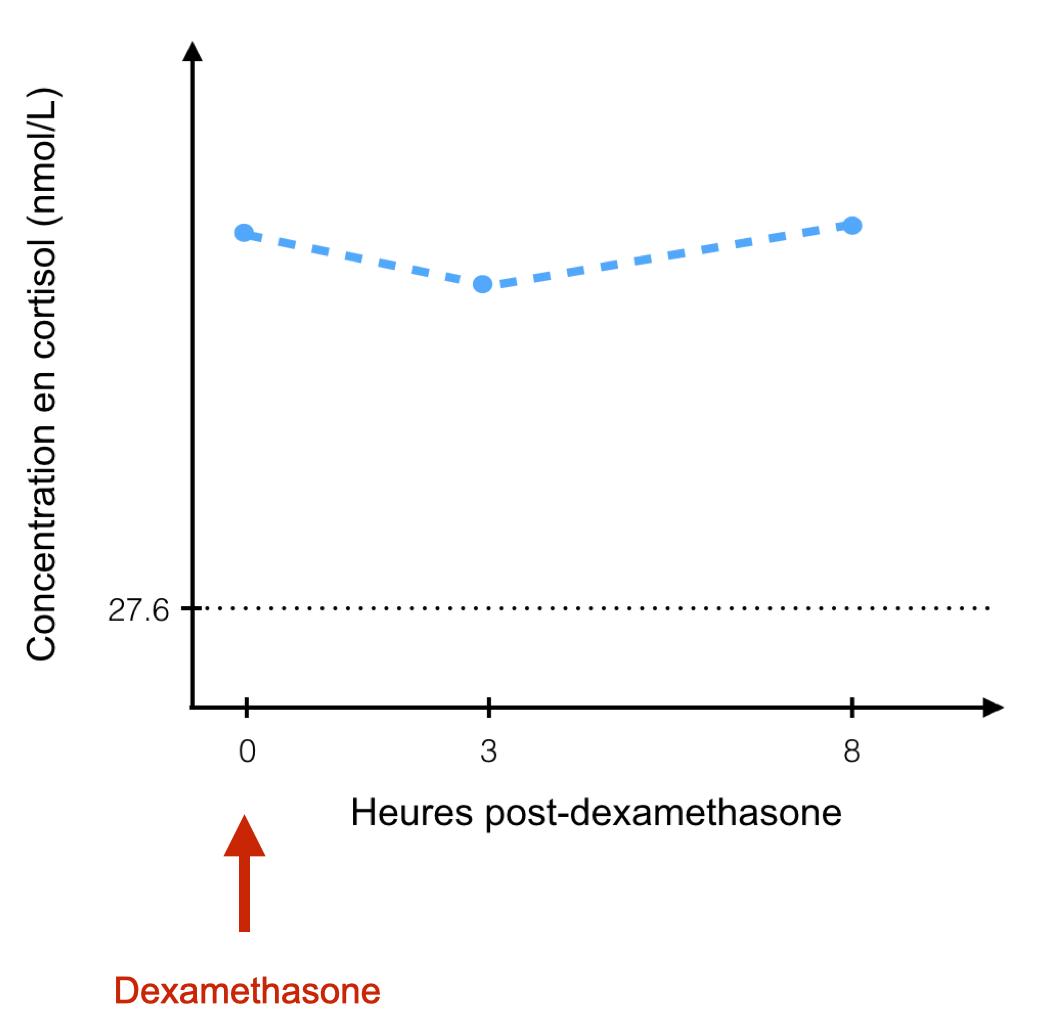
Absence de freinage sur un test de freinage à la dexaméthasone (© Michaël Bennaïm)
Confirmer ou exclure un hypercorticisme
En raison de la nature imparfaite des tests endocriniens disponibles, ceux-ci doivent être réservés aux chiens chez qui la suspicion clinique d’HC est suffisamment importante et après exclusion d’autres hypothèses diagnostiques pour les signes observés. Par ailleurs, ces tests doivent être envisagés chez des chiens stables en l’absence de maladies concomitantes afin de ne pas influencer les résultats.
Le rapport corticoïdes:créatinine urinaire mesure l’excrétion cumulée de glucocorticoïdes. Ce test a longtemps été considéré comme suffisamment fiable pour exclure un HC, mais pas pour le confirmer. Cependant, des études préliminaires suggèrent que des changements récents dans les méthodes de mesure du cortisol ont diminué ses performances diagnostiques.
Le test de stimulation à l'ACTH mesure la réponse du cortisol après l’administration d’ACTH synthétique. Les faux négatifs sont relativement fréquents, surtout dans les formes surrénaliennes comparé aux formes hypophysaires. Un résultat positif nourrit l’hypothèse d’un HC, mais nécessite une interprétation contextuelle.
Le freinage à la dexaméthasone faible dose repose sur l’incapacité de la dexaméthasone à inhiber l’axe hypothalamo-hypophysaire en cas HC. Historiquement, uniquement la cortisolémie mesurée à 8 heures post-administration était utilisée : un résultat négatif excluait de manière assez fiable un HC, tandis qu’un résultat positif soutenait cette hypothèse malgré une proportion notable de faux positifs. Une méthode d’interprétation décrite plus récemment, prenant en compte les valeurs à 3-4 heures et à 8 heures post-administration, permet de mieux distinguer les résultats fortement en faveur d’un HC de ceux moins corroborants.
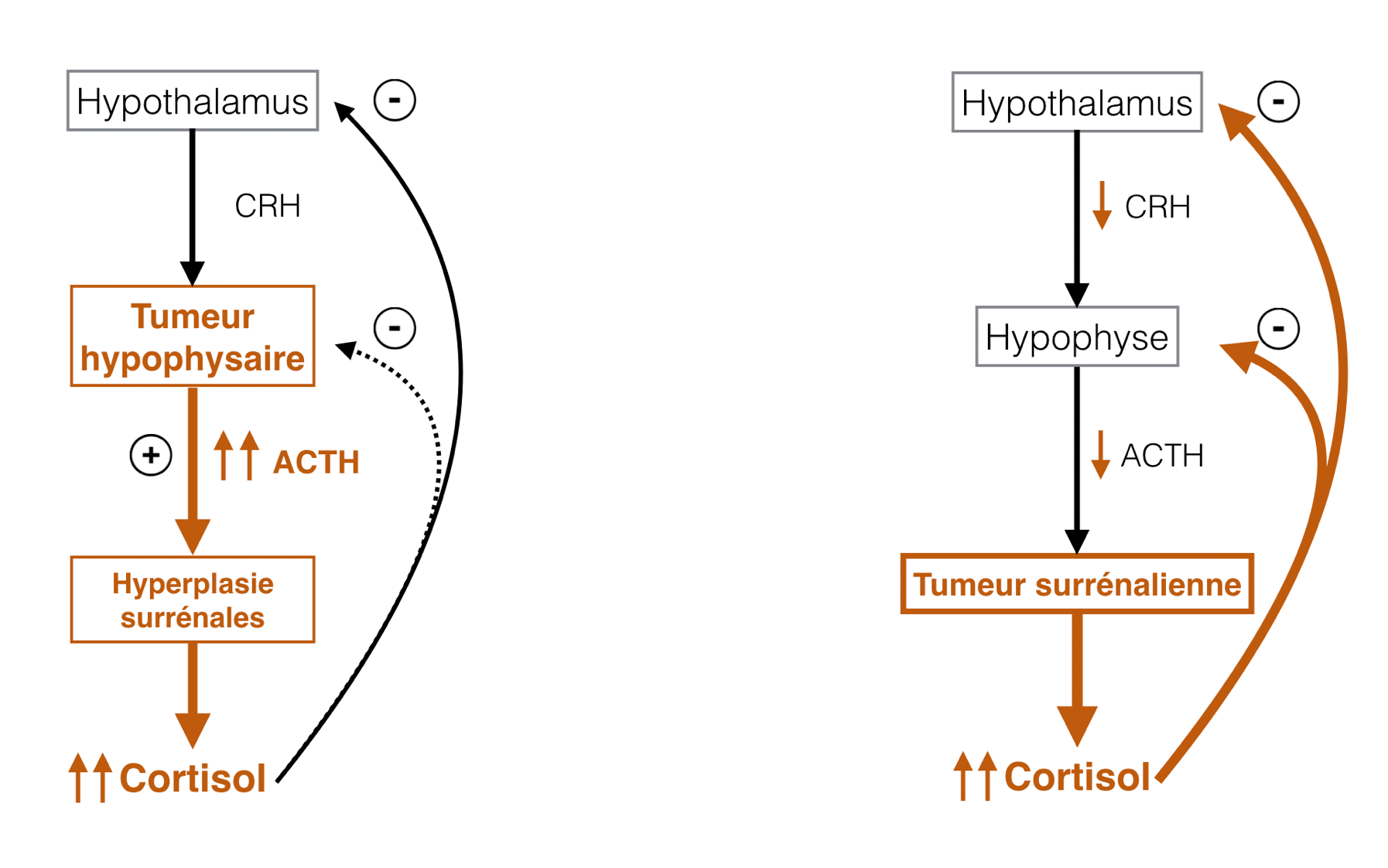
Chez les chiens atteints d’hypercorticisme, la concentration plasmatique en ACTH endogène est attendue comme étant très faible en cas de tumeur surrénalienne (souvent sous le seuil de détection des méthodes de mesure disponibles), contrairement aux tumeurs hypophysaires (© Michaël Bennaïm)
Déterminer la cause de l’hypercorticisme
L’échographie des glandes surrénales permet d'identifier l’origine de HC mais nécessite une expertise importante. L’imagerie cérébrale est particulièrement indiquée en présence de signes neurologiques ou lorsqu’un protocole de radiothérapie externe ou une hypophysectomie sont envisagés.
Les tests de freinage à la dexaméthasone, à faible et à forte dose, aident à différencier l’HC hypophysaire de l’HC surrénalien. Une diminution significative de la cortisolémie reflétant une sensibilité de l’axe hypothalamo-hypophysaire à la dexaméthasone est observée dans les formes hypophysaires.
Le dosage de l’ACTH endogène plasmatique permet de distinguer les HC hypophysaires, caractérisés par une sécrétion excessive d’ACTH, des HC surrénaliens, associés à des niveaux d’ACTH diminués.
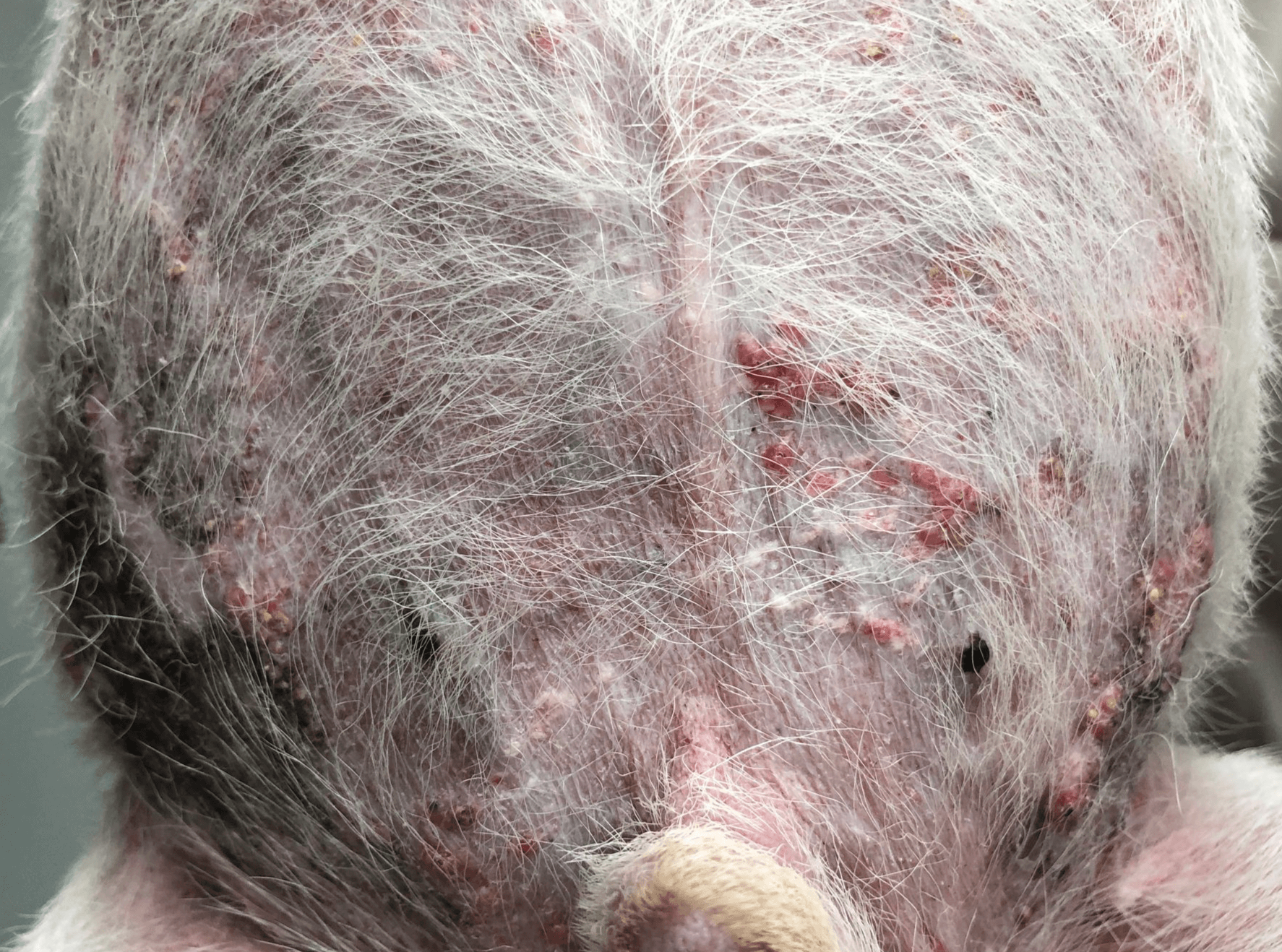
Calcinose cutanée sur l’abdomen d’un chien atteint d’hypercorticisme (© Michaël Bennaïm)
Traitement de l’hypercorticisme
L’hypophysectomie et la surrénalectomie sont des options chirurgicales pour traiter l'HC. En France, l’hypophysectomie n’est pas pratiquée mais plusieurs centres européens possèdent une expertise dans cette procédure. La surrénalectomie est indiquée pour les tumeurs surrénaliennes. Les études les plus récentes rapportent un taux de survie à court terme supérieur à 90 % après une surrénalectomie, et cette approche est associée au bénéfice d'éliminer des tumeurs potentiellement malignes et de traiter le déséquilibre endocrinien.
La radiothérapie externe est utile pour réduire la taille des tumeurs hypophysaires et atténuer les signes neurologiques. Elle doit souvent être associée à un traitement médical pour contrôler le déséquilibre hormonal.
Le trilostane est un inhibiteur de l’enzyme 3β-hydroxystéroïde déshydrogénase, réduisant la production de cortisol mais n'agissant pas directement sur la tumeur responsable. Il est administré avec de la nourriture pour une absorption optimale. Les effets secondaires incluent notamment un hypocorticisme, nécessitant un suivi régulier et des ajustements de dose. Un suivi régulier basé sur l’évaluation clinique et des tests endocriniens est essentiel.
Conclusion
Le syndrome de Cushing chez le chien est une maladie complexe qui nécessite une approche diagnostique minutieuse et un traitement adapté à son étiologie. La chirurgie, la radiothérapie et les traitements médicamenteux offrent diverses options pour gérer cette affection. Un suivi régulier est nécessaire pour optimiser le traitement médicamenteux et améliorer la qualité de vie des chiens atteints.